- 白内障
- 緑内障
- 網膜剥離
- 黄斑円孔
- 黄斑上膜
- 硝子体出血
- 糖尿病網膜症
- 加齢黄斑変性症
- 斜視・弱視
- ドライアイ
- ぶどう膜炎
- 近視・乱視
- 遠視
- 老視・老眼
- 霰粒腫
- 麦粒腫
- 流行性角結膜炎
- コンタクトレンズ関連角膜感染症
- アレルギー性結膜炎
白内障
疾患
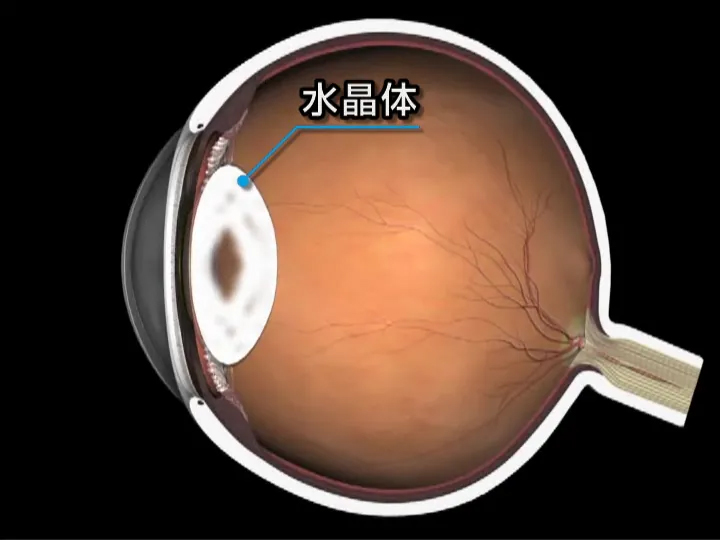
白内障とは眼の中にある水晶体が濁る病気で、瞳が白く濁ってみえるため白内障と言われています。白内障の原因の多くは老化現象によるものですが、他の疾患に合併して起こる白内障もあります。
症状
水晶体が濁ることによって、視力が低下し、物が霞んで見えたり、明るい所だと眩しすぎて見えにくい、物がぼけて二重・三重に見えるなどの症状があります。単純に白内障だけでは痛みや充血はありません。
治療
軽度で視力に影響のない場合は、点眼薬による進行予防を行います。白内障が進行し、視力が低下してくると薬物での回復は不可能で、手術以外に視力を回復する方法はありません。手術の時期に関しては日常生活に不自由さを感じるようになった頃が適しています。白内障は加齢に伴い発症するため身近な病気といえますが、症状が進行するにつれて、緑内障やぶどう膜炎の疾患が併発する可能性もあり、治療に関しての自己判断は危険なこともあります。定期的に専門医の診察を受け、適切な治療・アドバイスを受けてください。
担当ドクターより
白内障は上記の様に水晶体が混濁する病気で、以前は「しろそこひ」とも呼ばれていました。白内障の原因は加齢によるものが最も多く、これ以外には糖尿病など全身の病気に併発する場合やステロイドなどの薬物が原因となることもあります。
治療法として薬物療法、もしくは手術療法があります。どちらの治療法を選択するかは患者様の状態やご希望を伺いながら、一緒に検討していきます。
ただし、日常生活に支障を感じるような場合には、手術療法をお勧めする場合もあります。
手術療法は技術・手技の発達などにより以前に比べ、安全に行うことができるようになってきています。
「見え方がおかしい」、「ものが霞んで見える」といったような症状がある場合は早めにご相談ください。
緑内障
疾患
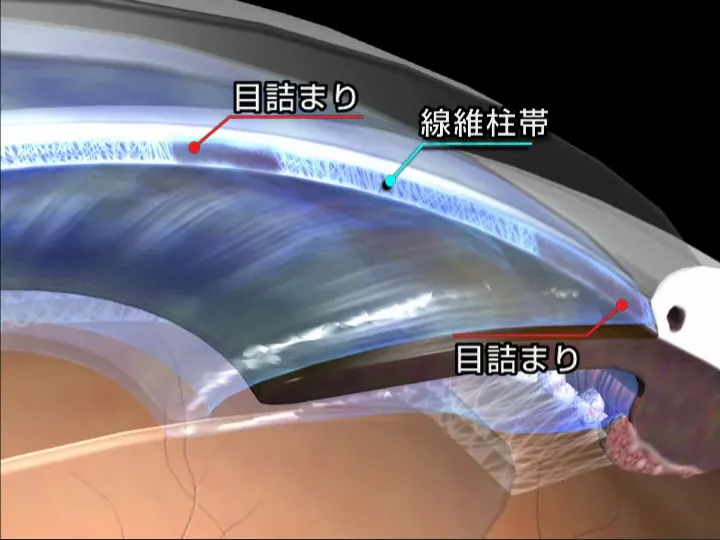
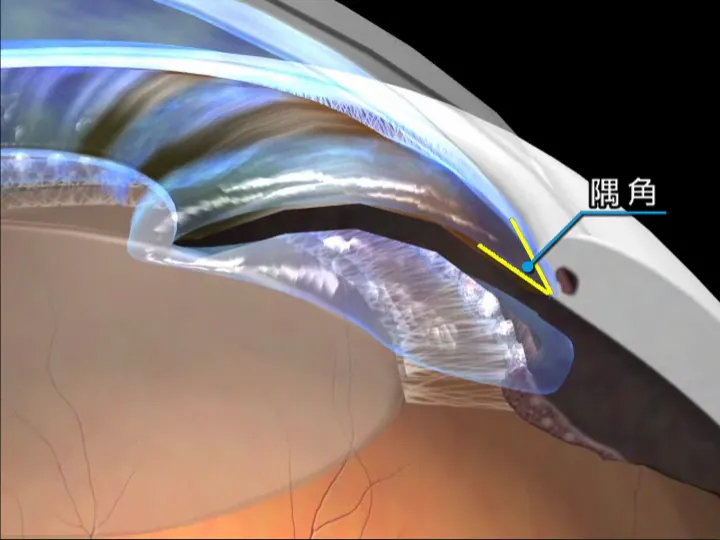
眼球内は絶えず液体(房水という)が循環しています、緑内障とは房水の排出に障害があり、排出されずに貯まっていき、その圧力で視神経や網膜が圧迫され、障害が起こる病気のことです。一言で緑内障と言っても数種類あり、発症してわずか数日で失明してしまうという「急性閉塞隅角緑内障」もあります。しかし本当に恐ろしいのは、ゆっくりと眼の機能が損なわれていく慢性型の緑内障で、自覚症状も少なく「気がついたら進行していた」というケースもあります。
症状
急に激しい頭痛、眼の痛み、腹痛、嘔吐などに襲われるのが急性型の緑内障です。中年以降の女性に多く、人によっては軽い頭痛、眼の痛み、虹視症(光源のまわりに虹のような輪が見えること)という症状が出る人もいます。 頭痛や腹痛、嘔吐から内科へ運ばれる場合もありますが、必ず「眼も痛む」ことを伝えて、検査を受けてください。慢性型の緑内障は自覚症状も少なく、視野が欠ける、視力が落ちるといった症状が出てきた時にはすでに進行しています。40歳を過ぎたら、成人病検診と同じように眼科で緑内障の定期検診を受けてください。また一部の緑内障では、ごくまれに遺伝する場合もありますので、親類に緑内障の方がおられたら、ぜひ専門医の検査を受けてください。
治療
まず点眼薬(薬により眼圧を下げる)から始めます。これで効果がなかった場合、点滴、レーザー治療や手術(手術で排水口を開けるか、新たな排水口を作る)を選択する場合もあります。患者様によっては薬物アレルギーなどの理由により、当初よりレーザー治療や手術を受ける方もおられますが、最初は点眼薬による薬物療法が基本です。
担当ドクターより
現在のところ緑内障は治る病気ではありませんが、進行を遅くすることは可能です。そのためには定期的な診察と検査が必要です。
緑内障と診断された方の中には、その病態を理解していないために、必要以上に悩んだり、また逆に治療せず放置したために悪化する方もいます。最善の治療のためには、本人自らも緑内障の病態を理解することが大切だと思います。分からない点や不安な点がございましたら、ひとりで悩まず、お気軽にご相談ください。
網膜剥離
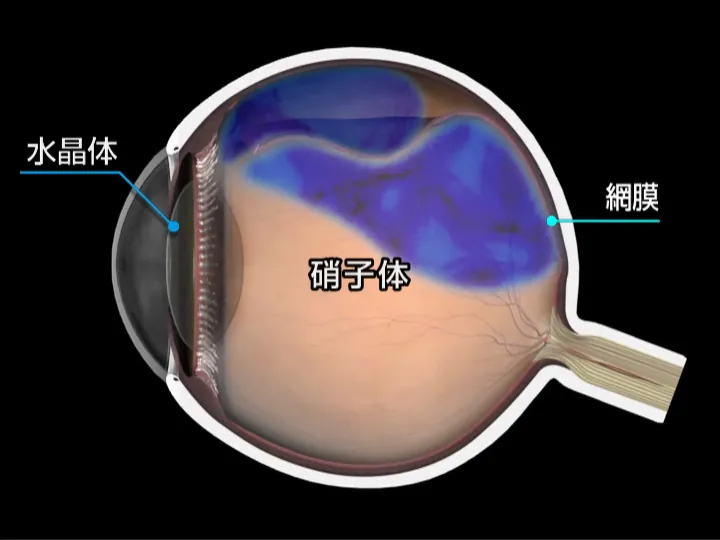
目の組織の一つである網膜は、0.1~0.2ミリほどのごく薄い膜で、網膜色素上皮と網膜という2種類からなり、さらにこの網膜は9つの層から成り立っています。
網膜剥離とは、この網膜色素上皮が何らかの原因で網膜から浮き上がって剥がれる病気で、放置すると最終的には失明します。先天性と後天性があり、後天性には前述のぶどう膜炎から起こるタイプや、腫瘍による症候性網膜剥離、網膜にあいた穴から硝子体液が流れ出したためにおこる裂孔原生(突発性)網膜剥離があります。
裂孔原生網膜剥離は老化から起こるものが多く、主に40代以降に起こりやすいと言われてきましたが、最近ではパソコンやテレビゲームの普及により10代から30代でも発症する人が増加しています。
視界に黒い点、白い点のようなものがちらちらと見える、または黒い点のようなものが急に増えて見えるのを飛蚊症と呼んでいますが、生理的なものから病的なものがありますので、自己判断は避け、専門医にご相談ください。
そして目の前に突然ピカピカと光るものが見える光視症と呼ばれる症状や、目の奥がなんとなく痛い、または重く感じるなどの症状もあります。上記の自覚症状を感じた時は、専門医の診察を受けてください。
眼科では「視力検査」「眼圧測定」「精密眼底検査」などの検査が行われます。
「精密眼底検査」では目薬で瞳孔を開いてから眼底の状態を調べます。このような眼底検査は、網膜、硝子体、視神経の病気を調べるだけではなく、高血圧や動脈硬化などの全身の血管の状態を推測する手がかりにもなります。 ただし瞳孔を開いた後は3時間程、過敏に光を感じ、とても眩しいのでサングラスを使用したりするなどの対策を施し、車の運転は避けてください。
担当ドクターより
網膜剥離は早期に発見されれば、視力障害をほとんど残さず手術治療ができます。穴があいているだけの段階であれば、レーザーによる治療で網膜剥離を予防することができます。
心当たりのある方は、できるだけ早く眼科専門医の診察を受けることをお勧めいたします。
黄斑円孔
網膜の中心部にあり、物を見るのに一番重要な部分を「黄斑」といいます。黄斑円孔とは、この黄斑に小さい円い孔(0.5mm程度)が生じる病気です。視力の要であるため、障害されると網膜の他の部分が正常でも、見え方に大きな影響を及ぼします。中高年、女性、強度近視の方の発症率が高くなります。
症状
初期では、物が歪んで見え、視力が低下します。進行すると、周囲はある程度見えるのに中心が見えなくなります。
治療
硝子体手術で孔をふさぎます。
黄斑上膜
加齢などにより硝子体が収縮したとき、硝子体の一部が黄斑部分の網膜の上に残り、やがて厚みを増した膜(黄斑上膜)となって黄斑をおおう病気です。加齢が主な原因ですが、網膜剥離やぶどう膜炎に伴って起こることもあります。
症状
霞んで見えるようになり、徐々に視力が低下します。また、黄斑上膜が縮んでくると網膜を引っ張り、しわをつくるため、物が歪んで見えるようになります。
治療
硝子体手術で膜を除去します。
硝子体出血
硝子体出血は、眼の中で硝子体と呼ばれる透明なゼリー状の部分に血液が流れ込む状態です。最も一般的な原因は、網膜の血管の破裂や網膜剥離、糖尿病網膜症などの網膜疾患です。また、眼球の外傷や網膜血管の病気、加齢に伴う硝子体の収縮なども原因となります。
症状
突然の視界の暗転や点滅、暗い影、または赤みが現れることがあります。一般的に、軽度の硝子体出血は自然に回復するため、定期的に眼底検査によって確認します。重度の出血や網膜剥離の兆候がある場合は硝子体手術が行われる場合もあります。
治療
出血の原因によって異なりますので、適切な治療を行うために眼科を受診してください。
糖尿病網膜症
糖尿病網膜症は、糖尿病の3大合併症の1つで、光を感じる細胞が並んでいる網膜の血管が損傷を受け、視力が低下する病気です。損傷を受けた血管の代わりに構造のもろい新生血管ができて眼内に出血したり、網膜剥離や緑内障をおこしたりすることもあります。
症状
黄斑という網膜の重要な部分がむくむと歪んで見え、中心が見づらくなります。新生血管などから出血すると、視野に黒い影やゴミのようなものが見える飛蚊症や急な視力低下がおこります。
治療
黄斑のむくみには薬剤の眼局所注射、レーザーによる網膜光凝固などがあります。レーザー治療は新生血管の発生の予防や、出現してしまった新生血管を減らす場合にも用いられます。網膜剥離や硝子体出血が起こった場合には硝子体手術を行います。
加齢黄斑変性症
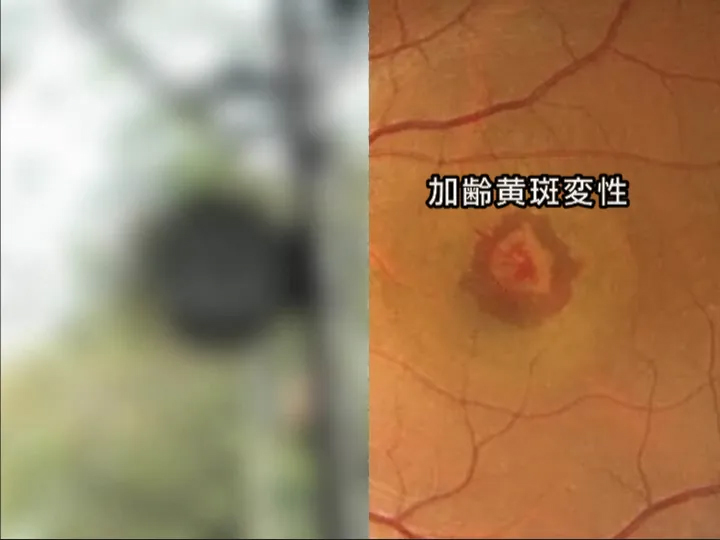
加齢により黄斑が障害される病気で、高齢者、男性、喫煙者に多く見られます。網膜色素上皮が緩やかに傷んで起こる萎縮型と、異常な血管が脈絡膜にでき、網膜の方に伸びて出血したり血液成分がもれたりする滲出型があります。日本人は滲出型がほとんどです。
症状
周囲はある程度見えるのに中心が歪んで見えます。進行すると中心が見えなくなり、視力が低下します。
治療
萎縮型に治療方法はありません。滲出型は、異常な血管が増えるのを抑える抗VEGF薬を硝子体に注射する治療法と、光に反応する薬を点滴後、弱いレーザーを照射して異常な血管を消失させる光線力学療法、レーザー光凝固術があります。
斜視・弱視
疾患
| 斜視 | 目標物を両目で見てひとつに感じたり、立体感を得るためには、左右の目が調和して働くことが必要です。 斜視は、左右の目の視線が一致せず、両目で同時に同じ目標点を見ることができない状態です。片方の目が内側にずれることを内斜視、外側にずれることを外斜視といいます。 |
|---|---|
| 弱視 | 視力は生後から発達し、小学校低学年ころまでにその働きがほぼ出来上がります。しかし、視力の発達段階にある乳幼児期に、何らかの原因でものがはっきり見えない状態が続いた場合には、視力の正常な発達が損なわれます。 弱視は斜視、強い遠視、近視、強い乱視、左右の屈折度の差が大きい場合(不同視)等が原因となります。中でも斜視は弱視の大きな原因です。 |
症状
| 斜視 | 目の位置がずれる(眼位異常)、両目でみて二重に見える(複視)、物の立体感がない等の症状があり、弱視に至ることがあります。 |
|---|---|
| 弱視 | 眼鏡をかけてもすぐには視力がでません。小児時に適切に治療しないと成長後は視力が改善しません。 |
治療
特に小児は視力と両眼視(両目で物を見る能力)の発達段階ですので早期発見早期治療が重要です。
原因に応じて種々の治療を行います。
眼鏡による屈折矯正、プリズム眼鏡、斜視手術による眼位矯正(目の位置の矯正)を行います。特に小児の遠視は、斜視、弱視に移行することが多いので小学校就学前から眼鏡による屈折矯正を積極的に行う必要があります。斜視、弱視があると両眼視が不良のことが多いため、視能訓練が必要になります。特に、弱視の場合は健常眼をアイパッチ等で遮蔽することで、弱視眼の視力発達を促します。
担当ドクターより
視機能発達のうえで、新生児から小学校入学前までの間は、もっとも大切な時期です。
最近では、3歳時健診で、すべての子供を対象に、視力検査が導入されました。
屈折異常や斜視によって起こる「弱視」を早期発見できるようになりました。
視力検査の際に良い矯正視力が得られない場合には、近視、遠視などの屈折異常のほかに、目の病気も考えて眼科医の診察を受けることが大切です。
ドライアイ
涙液は、黒目の表面(角膜)を膜のように覆い、角膜を保護しています。ドライアイとは、この涙液による保護が不十分になることで起こる病気です。
主な症状としては「乾燥感」のほかに、「目が重い」「疲れやすい」「痛み」「異物感」などがあり、検査で角膜の表面に傷が見つかることもあります。
涙の量が減る原因として老化や病気があります。また、精神安定剤やその他の薬の副作用によって涙の量が減り、ドライアイの症状が現われる事もあります。
治療法は症状によってさまざまです。比較的軽い場合は、少なくなった涙の量を補充する目的で人工涙液を点眼します。重症の場合は、少しでも涙を目の中にとどめておくために、涙の排水口を閉じる治療を行います。
いずれにしても、どの程度のドライアイなのかを診察してもらい、最適な治療を選択する事が先決です。
担当ドクターより
ドライアイは涙の量、または質的な異常により目の表面に傷が生じる病気です。
シェーグレン症候群や、スティーブンス・ジョンソン症候群といったような他の病気に合併して起こる場合もありますが、睡眠不足、コンタクトレンズの装用などが原因となる場合もあります。また最近では、エアコンによる室内の乾燥が原因となっているものや、パソコンの使用などまばたきの回数が減る作業によるドライアイも増えてきています。
ドライアイでは目が乾いた感じがする、目が重たい、疲れる、10秒以上目をあけていられないといったさまざまな不快な症状が現われます。
早期の診断・治療が煩わしい症状を改善する第一歩です。以上のような症状がある場合は、早めの診察をお勧めします。
ぶどう膜炎
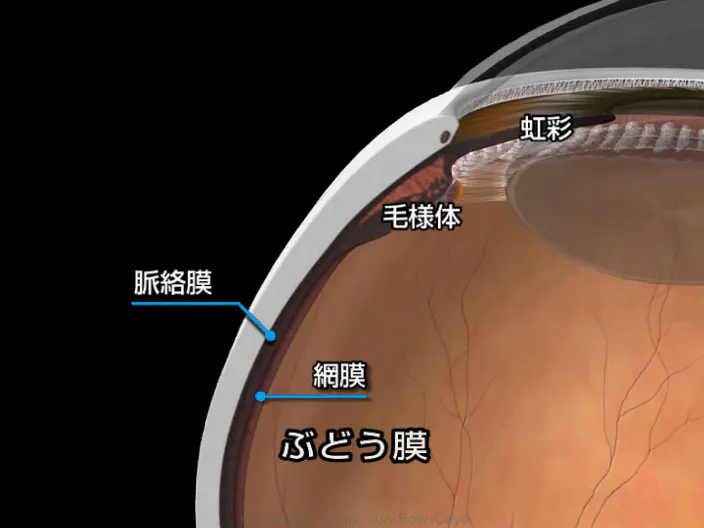
疾患
眼の虹彩・毛様体・脈絡膜をまとめてぶどう膜と呼びます。ぶどう膜炎とは、このぶどう膜の一部あるいは全てに炎症が起こる病気です。
その原因はさまざまで、免疫系の異常や、細菌・ウイルス・寄生虫などに感染して起こるもの、リウマチや糖尿病などの全身的な病気の一症状として起こるもの、現在でも原因不明なものなど数多くあります。有名なぶどう膜炎として、ベーチェット病・サルコイドーシス・原田病などが挙げられます。
症状
ぶどう膜炎になると眼の充血や痛み、眼のかすみ、視力低下、飛蚊症(虫が飛んでいるように見えること)などの症状が出現します。しかし、炎症の起きている場所や程度により症状はいろいろと変化してきます。
治療
ぶどう膜炎の治療はステロイド薬の点眼や内服、あるいは局所注射が中心となります。原因や重症度により薬剤や方法を変えて治療を行います。再発することの多い病気なので注意が必要です。また、合併症(白内障、緑内障など)に対しては手術が必要なこともあります。
担当ドクターより
「ぶどう膜炎」という病気は、なかなか聞き慣れない言葉だと思います。眼の中の色素を多く含み、血流の多い組織に起こる炎症をまとめて「ぶどう膜炎」といいます。
原因は多岐にわたり、現在の医学でもはっきりしないものもあり、原因を特定できないこともしばしばです。
注意していただきたいのは、症状が良くなったということで治療や通院をやめてしまわないことです。一旦症状が良くなってもしばらくするとまた病気が再発することがあり、白内障や緑内障などの合併症が出現することがあります。
「ぶどう膜炎」は一見やっかいな病気ですが、医学が進歩したことで新しい薬も開発され以前と比べて治療も進歩しています。病気の性質をよく知っていただき、病気とうまく付き合っていくことが大切だと思います。
近視・乱視
近視
近視は屈折異常の一種で、遠方から目に入ってきた光が網膜より手前で像を結び、物がぼやけて見える状態です。近視は、眼軸長(角膜から網膜までの長さ)が正常より長すぎるか、角膜・水晶体の光の屈折力が強すぎることにより起こります。
近視の原因は現在のところ、よくわかっていませんが、遺伝的な要素と環境が関係すると考えられています。
親が近視の場合、子どもが近視になる可能性は比較的高いので、遺伝的な要素が複雑にからんでいると考えられています。
また勉強、読書、テレビ、コンピューターゲーム、スマホといった近くを見る作業を長く続けていると、目が疲れ、好ましくないのは言うまでもありません。しかし、こういったことが近視の原因になるかどうか、はっきりした証明はありません。
近視の治療には、眼鏡やコンタクトレンズ、手術などがあります。それぞれの治療法にはメリット・デメリットがあるため、医師と相談のうえ、患者さま一人ひとりに合った方法を選択しています。
乱視
乱視は角膜の形状が一定の球面ではなく、歪んでいるため、光の焦点が1点に合わずぼやけて見えます。
その歪み方により、倒乱視、斜乱視、直乱視または不正乱視とわかれます。
担当ドクターより
近視には上述のような、眼軸長が長いことが原因の軸性近視と、角膜、水晶体での屈折力に原因がある屈折性近視があります。屈折性近視は偽近視(近業作業を長時間行うことにより、毛様筋が異常に緊張し続けるため屈折力が増加し近視のような状態を呈する)と同様の症状を呈するため鑑別が大変重要です。近視の症状には遠見の視力低下、眼精疲労、目を細めるなどがあり、強度近視ではさらに飛蚊症、眼球突出などの症状が出てくるときがあります。
乱視には直行する軸の屈折が変化する正乱視(直乱視・倒乱視・斜乱視)と角膜(まれに水晶体)の表面の凹凸による不正乱視があります。乱視の症状には遠見・近見の視力低下、眼精疲労などが見られます。近視や正乱視の治療は眼鏡・コンタクトレンズなどの工学的治療と手術的治療、不正乱視に対してはコンタクトレンズによる工学的治療、そして偽近視に対しては薬物治療が有効です。
遠視
遠視とは、目の奥行きが短いために網膜で合うはずのピントが後方にずれて、遠くも近くも、ものがぼやけて見える状態をいいます。多くの場合、特別な原因はありません。小児ではピントを合わせる調節機能が高いので、詳しい検査をしないと遠視を診断できないことがあります。強い遠視の場合、特に乳幼児は弱視や内斜視などを引き起こすこともあるため、注意が必要です。
症状
近くのものがぼやけて見える、目や体が疲れやすい、頭痛がするなどの症状がみられます。
子どもの場合は、作業や集中力が長続きしないといったかたちで現れることもあります。
治療
眼鏡などで矯正します。18歳以上では、角膜へのレーザー治療で矯正できる場合もあります。
老視・老眼
ものを見るとき、目は毛様体筋という筋肉を使って水晶体の厚みを変え、ピント合わせ(調節)をしますが、加齢に伴い毛様体筋の収縮力が落ち、かつ水晶体が硬くなると厚みが変化しづらくなるため、調節力が低下します。この状態を老視といいます。一般的に、40歳前後から始まる目の自然な変化です。
症状
手元と遠くのピントを自在に切り替えられない、暗い場所で見えにくいといった症状がみられます。
治療
硬くなった水晶体が元に戻ることはないので、根本的な治療方法はありません。眼鏡やコンタクトレンズを使用します。
霰粒腫
まぶたの裏にあるマイボーム腺(脂質を出す腺)の出口がつまり、腺の中に脂質がたまってしこりができる病気です。感染症ではないので、他の人にうつることはありません。
症状
初期はまぶたに小さなしこりができ、目がゴロゴロします。しこりは大きくなると赤くはれ、さらに大きくなると破れます。炎症がおこった場合は、麦粒腫と似た症状が出ることもあります(急性霰粒腫)。
治療
初期段階でしこりが小さい場合は、タオルで目を温めて脂の滞りをとる治療や、抗炎症薬の点眼・軟膏を使います。強い炎症が起きている場合は抗菌剤の点眼や内服も行います。しこりにステロイドを注射したり、手術でしこりを包んでいる袋ごと取り除いたりすることもあります。
麦粒腫
麦粒腫は、まぶたにある汗や脂を出す腺が細菌に感染して起こる病気で、「ものもらい」「めばちこ」「めいぼ」と呼ばれるものです。
症状
まぶたの一部が赤くはれ、痛みやかゆみがあります。進行すると、はれ、赤み、痛みがさらに強くなり、その部分に膿をもつようになります。放置するとはれた部分が破れ、膿が出てきます。膿が出てしまえば、症状は改善し、治ることが多いです。
治療
抗生物質の点眼薬や眼軟膏で治療します。はれが強い場合には、内服薬を用いることもあります。膿がたまって白い点が見える場合は、針やメスを使用して膿を出す治療を行うことがあります。
流行性角結膜炎
アデノウイルスと呼ばれるウイルスに感染して起こる角膜と結膜の炎症です。非常に感染力が強く、家、学校、職場などで、ウイルスの付いた物や場所に触れた手で目を触るなどして感染します。夏に子供が多く感染しますが、大人も含め幅広い年齢でおこります。
症状
急に白目が充血して赤くなる、目やにや涙がたくさん出る、まぶたのはれ、目の痛みやゴロゴロ感などがあります。耳の前のリンパ節がはれ、押すと痛みを伴う場合もあります。
治療
アデノウイルスに効く薬はありません。炎症を抑えるために、抗炎症薬を点眼します。また、ウイルスで弱った目に細菌が感染するのを予防・治療するために抗菌薬を点眼します。炎症が角膜におよびにごりが見られる場合は、ステロイドを点眼します。
コンタクトレンズ関連角膜感染症
コンタクトレンズの装用によって角膜の酸素が不足したり、角膜表面に小さな傷ができたりすることがあります。また、コンタクトレンズと角膜の間は涙による洗い流し効果が少なくなることから、角膜が感染しやすい状態になっています。そこにコンタクトレンズに付着した細菌、真菌(病原性のカビ)、アカントアメーバ(微生物)などが侵入することで角膜感染が引き起こされます。
症状
強い目の痛み、充血、視力低下、角膜のにごりなど。
治療
抗菌薬または抗真菌薬の点眼液や眼軟膏で治療します。場合によっては、目への注射、点滴、内服も行います。また、アカントアメーバには特効薬がないため、少しでも効果のある抗真菌薬や消毒薬を点眼する、角膜表面の感染部位を削るなどいろいろな治療法を併用します。感染を予防するためには、コンタクトレンズの装用方法を守り、洗浄、消毒を正しく行うことが重要です。
アレルギー性結膜炎
アレルギー性結膜炎は目の表面に、花粉などのアレルゲン(アレルギーをひきおこす物)が付着して起こる結膜炎です。花粉によっておこる季節性のものと、ハウスダストやダニなどが原因で一年中症状のある通年性のものがあります。また、アトピー性皮膚炎が原因で起こるアトピー性角結膜炎、幼少期の男の子に多くみられる重症のアレルギー性結膜炎である春季カタルなどがあります。
症状
目のかゆみ、充血、異物感(ゴロゴロする感じ)、目やに、涙が出る、まぶたの裏にぶつぶつができる
治療
抗アレルギー点眼薬による治療が中心です。症状によってステロイド点眼薬を使用します。また、春季カタルなど重症の場合は免疫抑制剤の点眼薬を使用します。